سلولدرمانی، به عنوان یکی از دستاوردهای امیدبخش علم پزشکی، امکان درمان بیماریهای لاعلاج گذشته را فراهم آورده است. با این حال، این روش درمانی با چالشهایی همراه است، که از آن میان، بیماری پیوند علیه میزبان (GVHD) از اهمیت ویژهای برخوردار است. GVHD وقتی اتفاق میافتد که سلولهای ایمنی پیوندی به بافتهای بدن گیرنده حمله میکنند، میتواند نتایج پیوند را به خطر بیندازد. مدیریت و جلوگیری از این واکنش نه تنها برای اطمینان از موفقیت پیوند ضروری است، بلکه میتواند به نجات جان افراد منجر شود. در ادامه این مقاله، بیماری GVHD را از جنبههای مختلف بررسی خواهیم کرد تا درک بهتری از این پدیده پیچیده و استراتژیهای مقابله با آن به دست آوریم.
فهرست محتوا
مقدمه ای بر GVHD
تاریخچه پیوند سلولهای بنیادی و نقش آن در درمان بیماریها
پیوند سلولهای بنیادی، که گاهی به آن پیوند مغز استخوان نیز گفته میشود، یکی از دستاوردهای بزرگ پزشکی در نیمه دوم قرن بیستم است. این فرآیند درمانی، که در آن سلولهای بنیادی سالم به بدن بیمار منتقل میشوند، میتواند به بازسازی مغز استخوان و سیستم ایمنی آسیب دیده کمک کند. تاریخچه پیوند سلولهای بنیادی به دهههای 1950 و 1960 بازمیگردد، زمانی که دانشمندان دریافتند مغز استخوان حاوی سلولهایی است که میتوانند خون و سیستم ایمنی را دوباره تولید کنند. اولین پیوندهای موفق مغز استخوان در دهه 1960 انجام شد و در درمان بیماریهایی مانند لوسمی و آنمی آپلاستیک مورد استفاده قرار گرفت. در دهههای بعد، پیوند سلولهای بنیادی با چالشهای بزرگی مواجه بود، از جمله رد پیوند و بیماریهای پس از پیوند مانند GVHD. با این حال، پیشرفتهایی در شناسایی سازگاری بافتی و استفاده از داروهای سرکوب کننده ایمنی، این فرآیند را امکانپذیر و ایمنتر کرد. تکنیکهای پیشرفته مانند جداسازی سلولهای بنیادی خاص و تطبیق دهنده-گیرنده HLA، همراه با بهبود داروهای سرکوب کننده ایمنی، اجازه داد که پیوندها با موفقیت بیشتری انجام شوند. این پیشرفتها امکان پیوند سلولهای بنیادی را برای طیف وسیعی از بیماریهای خونی و سرطانها، از جمله لوسمی، لنفوم و میلوما چندگانه فراهم کرد.
در دهههای اخیر، پیوند سلولهای بنیادی به عنوان یک درمان استاندارد برای بیماریهای خاص خونی و برخی سرطانها مطرح شده است. اما همچنان چالش های زیادی در مسیر سلول درمانی وجود دارد که یکی از این چالش ها GVHD است.
معرفی GVHD به عنوان یک عارضه جانبی احتمالی پیوند
بیماری پیوند علیه میزبان (GVHD) یک عارضه جانبی جدی و گاهی اوقات کشنده است که میتواند پس از پیوند سلولهای بنیادی هماتوپویتیک (HSCT) رخ دهد. این بیماری زمانی اتفاق میافتد که سلولهای دهنده (پیوند) تشخیص میدهند که بافتهای گیرنده (میزبان) خارجی هستند و یک پاسخ ایمنی را علیه آنها ایجاد میکنند. GVHD میتواند به دو دسته حاد و مزمن تقسیم شود، هر کدام با علائم و زمان بروز مخصوص به خود. این بیماری عمدتاً با پیوند سلولهای بنیادی مرتبط است، اما میتواند در اثر انتقال خون و فراوردههای خونی نیز بروز کند.
اهمیت GVHD در فرآیند پیوند سلولهای بنیادی به عنوان یکی از محدودیتهای اصلی این درمان بازشناخته میشود. پیوند سلولهای بنیادی یک استراتژی درمانی کلیدی برای بیماریهای خونی مانند لوسمی، لنفوم و میلوما چندگانه است. این روش همچنین میتواند برای درمان بیماریهای ژنتیکی و اختلالات سیستم ایمنی به کار رود. با این حال، مدیریت موثر GVHD برای افزایش شانس موفقیت درمان و کاهش مرگ و میر حیاتی است.
در نهایت، درک و پیشگیری از GVHD، همراه با تشخیص و درمان به موقع، نقش حیاتی در افزایش کیفیت زندگی بیماران پیوندی دارد. این مقاله به بررسی جامع بیماری GVHD، از مکانیسمهای بیولوژیکی تا رویکردهای درمانی موجود و در حال توسعه، میپردازد.
اهمیت شناخت GVHD برای پزشکان و بیماران
شناخت بیماری پیوند علیه میزبان (GVHD) برای پزشکان و بیمارانی که درگیر فرآیند پیوند سلولهای بنیادی هستند، از اهمیت ویژهای برخوردار است. درک عمیق این بیماری امکان میدهد تا اقدامات پیشگیرانه مؤثرتری اتخاح شود، تشخیص به موقع صورت گیرد و درمانهای مناسب به کار گرفته شوند.
برای پزشکان
پزشکان باید با مکانیسمهای بیولوژیکی و علائم بالینی GVHD به خوبی آشنا باشند تا بتوانند:
- پیشگیری کنند: با شناسایی عوامل خطر و به کارگیری راهکارهای پیشگیرانه، میتوان تا حد زیادی از بروز GVHD جلوگیری کرد.
- تشخیص دهند: از آنجا که علائم GVHD میتوانند با دیگر عوارض پیوند اشتباه گرفته شوند، تشخیص دقیق این بیماری از اهمیت بالایی برخوردار است.
- درمان مناسب ارائه دهند: با تشخیص به موقع، پزشکان میتوانند به سرعت درمانهای مؤثری را برای کنترل GVHD آغاز کنند و از پیشرفت بیماری و عوارض آن پیشگیری نمایند.
برای بیماران
بیماران و خانوادههای آنها نیز باید اطلاعات کافی در مورد GVHD داشته باشند تا:
- آگاهانه تصمیم بگیرند: آگاهی از خطرات و عوارض احتمالی پیوند سلولهای بنیادی، بیماران را قادر میسازد تا تصمیمات آگاهانهای در خصوص درمان خود بگیرند.
- علائم را شناسایی کنند: بیماران مجهز به اطلاعات در مورد علائم GVHD میتوانند در صورت مشاهده هرگونه تغییر نگرانکننده، به سرعت به پزشک خود اطلاع دهند.
- مشارکت فعال داشته باشند: بیماران آگاه میتوانند نقش فعالتری در مدیریت سلامت خود داشته باشند و به دنبال راهکارهایی برای مقابله با عوارض و بهبود کیفیت زندگی خود باشند.
در نهایت، شناخت GVHD به پزشکان و بیماران کمک میکند تا در کنار هم یک تیم درمانی هماهنگ تشکیل دهند که قادر به مدیریت بهتر و کاهش عوارض این بیماری پیچیده است. این همکاری میتواند به بهبود نتایج درمانی و افزایش احتمال موفقیت پیوند سلولهای بنیادی کمک کند.
بیماری پیوند علیه میزبان (GVHD) چیست؟
تعریف GVHD و انواع آن (حاد و مزمن)
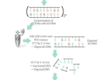
بیماری پیوند علیه میزبان (GVHD) یک عارضه ایمنی پس از پیوند است که در آن سلولهای ایمنی دهنده (معمولاً سلولهای T) بافتهای گیرنده پیوند را به عنوان خارجی شناسایی و به آنها حمله میکنند. این واکنش میتواند منجر به التهاب گسترده و آسیب دیدگی اندامهای مختلف شود و به دو دسته حاد و مزمن تقسیم میشود.
GVHD حاد معمولاً ظرف 100 روز پس از پیوند رخ میدهد. علائم میتوانند شامل بثورات پوستی، ناراحتیهای گوارشی مانند تهوع، استفراغ، اسهال، و درد شکمی، همچنین آسیبهای کبدی باشند. شدت GVHD حاد میتواند از خفیف تا شدید متغیر باشد، که در موارد شدید، ممکن است کشنده باشد.
GVHD مزمن اغلب پس از 100 روز و گاهی تا چند سال پس از پیوند ظاهر میشود و میتواند به عنوان ادامهای از GVHD حاد یا به صورت مستقل بروز کند. علائم آن میتوانند شامل فیبروز (سخت شدن) بافتها، تغییرات پوستی مانند خشکی، تیرگی یا تغییر رنگ پوست، مشکلات گوارشی و عملکرد کبدی، و مشکلات دیگر در اندامهای مختلف باشند. GVHD مزمن میتواند به کیفیت زندگی بیمار تأثیر منفی گذاشته و مدیریت آن میتواند چالشبرانگیز باشد.
در هر دو نوع GVHD، شناسایی سریع و مدیریت دقیق علائم حیاتی است تا از عواقب جدی و بلند مدت جلوگیری شود. درمانها معمولاً شامل داروهای سرکوبگر ایمنی و دیگر رویکردهای پشتیبانی است که به کاهش التهاب و پیشگیری از آسیبهای بیشتر کمک میکنند.
فیزیوپاتولوژی و مکانیسمهای مولکولی مرتبط با GVHD
بیماری پیوند علیه میزبان (GVHD) نتیجهی یک پاسخ ایمنی پیچیده است که در آن سلولهای ایمنی دهنده علیه بافتهای گیرنده واکنش نشان میدهند. فرآیند فیزیوپاتولوژیک GVHD میتواند به سه مرحلهی اصلی تقسیم شود:
مرحله 1: آسیبدیدگی بافت اولیه
- سیتوتوکسیسیتی پیوند: درمانهای قبل از پیوند مانند شیمی درمانی یا پرتودرمانی میتوانند به بافتها آسیب برسانند، منجر به آزاد شدن سایتوکینهای التهابی مانند TNF-α، IL-1 و IL-6 شوند.
- آزاد سازی دمپس: آسیب دیدگی سلولی منجر به آزاد شدن مولکولهای الگوی خطر داخلی (DAMPs) میشود که سیستم ایمنی دهنده را فعال میکند.
مرحله 2: فعالسازی سلولهای ایمنی دهنده
- فعالسازی سلولهای T: سلولهای T دهنده با تشخیص آنتیژنهای میزبان که توسط سلولهای دندریتیک ارائه میشوند، فعال شده و تکثیر مییابند.
- تمایز سلولهای T: سلولهای T فعال شده میتوانند به سلولهای Th1، Th17 یا سایر زیر مجموعههای سلولهای T تمایز یابند که هر کدام سایتوکینهای مخصوص به خود را تولید میکنند.
مرحله 3: آسیبدیدگی هدفمند بافت
- حمله به بافتهای میزبان: سلولهای T فعال شده و سایر اجزای سیستم ایمنی به بافتهای مختلف میزبان مانند پوست، کبد و دستگاه گوارش حمله میکنند.
- التهاب و آسیبدیدگی: این واکنش منجر به التهاب و آسیب بافتهای هدف، ایجاد فیبروز و عملکرد نامناسب ارگانها میشود.
مکانیسمهای مولکولی
- تعاملات سلولی: تعامل بین مولکولهای کو-استیمولاتوری و گیرندههای سلولهای T، مانند CD28 و CTLA-4، برای فعالسازی کامل سلولهای T ضروری است.
- آزادسازی سایتوکینها: سلولهای T فعالشده سایتوکینهای پرو-التهابی مانند IFN-γ، TNF-α و IL-2 آزاد میکنند که واکنشهای التهابی را تقویت میکنند.
- مسیرهای سیگنالینگ: مسیرهای سیگنالینگ مانند NF-κB و STAT در پاسخهای ایمنی و التهابی دخیل هستند.
- تحریک کشتار سلولی: سلولهای T کشنده (CTLs) و سلولهای NK میتوانند به طور مستقیم بافتهای میزبان را از طریق مکانیسمهایی مانند اثرات سمیت سلولی و آپوپتوز هدف قرار دهند.
فهم دقیق این فرآیندها برای توسعهی رویکردهای درمانی نوین که هدفگیری اختصاصیتر و کمعارضهتری دارند، بسیار مهم است. داروهای جدیدی که در مسیرهای سیگنالینگ خاص یا سلولهای T خاص عمل میکنند، میتوانند پتانسیل کاهش شدت GVHD را داشته باشند.
علل و عوامل خطرGVHD
شرایطی که به GVHD منجر میشوند
بیماری پیوند علیه میزبان (GVHD) در شرایطی رخ میدهد که سیستم ایمنی گیرنده پیوند نمیتواند سلولهای ایمنی دهنده را به عنوان خودی تشخیص دهد. چندین عامل میتوانند احتمال بروز GVHD را افزایش دهند:
- سازگاری نسجی: عدم تطابق کامل HLA (مجموعه تمایزی انسانی) بین دهنده و گیرنده افزایش خطر GVHD را به دنبال دارد. هر چه سازگاری کمتر باشد، خطر بیشتر است.
- سن دهنده و گیرنده: با افزایش سن، سیستم ایمنی پیچیدهتر و حساستر میشود، بنابراین پیوندهای از دهندههای مسنتر یا به گیرندههای مسنتر میتواند خطر GVHD را افزایش دهد.
- جنس دهنده و گیرنده: پیوندهای از دهندههای مذکر به گیرندههای مؤنث به دلیل وجود آنتیژنهای Y-وابسته در مردان، خطر بیشتری برای GVHD دارند.
- نوع پیوند: پیوندهای سلولهای بنیادی از خون بند ناف ممکن است کمتر منجر به GVHD شوند تا پیوندهای از مغز استخوان یا خون محیطی، به دلیل سطح پایینتر سلولهای T در خون بند ناف.
- پیشتیمار (کاندیشنینگ): شدت و نوع پیشتیمار پیوند، از جمله شیمیدرمانی و پرتو درمانی، میتواند باعث آسیب دیدگی بافت و فعالسازی پاسخ ایمنی شود که به GVHD منجر میشود.
- سابقهی پیوند: افرادی که قبلاً پیوند سلولهای بنیادی داشتهاند، ممکن است خطر بیشتری برای توسعه GVHD داشته باشند.
- مقدار سلولهای T در پیوند: پیوندهای حاوی تعداد زیادی سلولهای T میتوانند خطر بیشتری برای GVHD داشته باشند، به همین دلیل گاهی اوقات این سلولها قبل از پیوند حذف میشوند.
- عوامل محیطی و دارویی: برخی داروها و عوامل محیطی میتوانند بر پاسخ ایمنی تأثیر بگذارند و خطر GVHD را افزایش دهند.
تشخیص دقیق این عوامل و مدیریت آنها میتواند به کاهش خطر GVHD کمک کند. درمانهای پیشگیرانه مانند استفاده از داروهای سرکوب کنندهی ایمنی ممکن است برای کاهش خطر GVHD لازم باشد. همچنین، تکنیکهای جدید مانند تصفیهی سلولهای T از نمونهی پیوندی و استفاده از سلولهای تنظیم کننده (Treg) برای ایجاد تحمل ایمنی، در حال بررسی و توسعه هستند.
عوامل خطر موثر بر احتمال ابتلا به GVHD
عوامل خطر متعددی میتوانند بر احتمال ابتلا به بیماری پیوند علیه میزبان (GVHD) تأثیر بگذارند. شناسایی و مدیریت این عوامل خطر میتواند به کاهش احتمال بروز و شدت GVHD کمک کند:
- عدم تطابق HLA: بزرگترین عامل خطر برای GVHD، عدم تطابق آنتیژنهای HLA بین دهنده و گیرنده است. هر چه این عدم تطابق بیشتر باشد، خطر GVHD افزایش مییابد.
- سن دهنده و گیرنده: افزایش سن هم دهنده و هم گیرنده با افزایش خطر GVHD مرتبط است.
- جنسیت: پیوندهای از دهندههای مذکر به گیرندههای مؤنث به دلیل اختلافات جنسیتی در سیستم ایمنی، خطر بیشتری برای توسعه GVHD دارند.
- نوع و منبع سلولهای بنیادی: پیوندهای خون محیطی معمولاً خطر بیشتری برای GVHD دارند نسبت به پیوندهای مغز استخوان یا خون بند ناف.
- سابقه پیوند: گیرندگانی که قبلاً پیوند انجام دادهاند، ممکن است خطر بیشتری برای ابتلا به GVHD داشته باشند.
- وضعیت ایمنی گیرنده: وضعیت ایمنی ضعیفتر در گیرنده میتواند احتمال توسعه GVHD را افزایش دهد.
- پیشتیمار (کاندیشنینگ): شدت و نوع پیشتیمار میتواند باعث آسیب به بافتها شود و محیطی را فراهم کند که در آن سلولهای ایمنی دهنده به راحتی میتوانند واکنش نشان دهند.
- استفاده از داروهای سرکوبگر ایمنی: کاهش یا قطع داروهای سرکوبگر ایمنی به صورت ناگهانی میتواند خطر بروز GVHD را افزایش دهد.
- مقدار سلولهای T در پیوند: بار سلولهای T موجود در محصول پیوندی میتواند خطر GVHD را تغییر دهد. تصفیه سلولهای T میتواند به کاهش این خطر کمک کند.
- عفونتهای پیش از پیوند: برخی عفونتها میتوانند سیستم ایمنی را تحریک کنند و به افزایش خطر GVHD منجر شوند.
با توجه به اینکه GVHD میتواند تأثیرات جدی بر سلامت و کیفیت زندگی بیماران داشته باشد، درک و مدیریت عوامل خطر از اهمیت بالایی برخوردار است. رویکردهای پیشگیرانه مانند انتخاب دقیق دهنده، بهینهسازی پروتکلهای پیشتیمار، و استفاده مناسب از داروهای سرکوب کننده ایمنی میتوانند به کاهش احتمال بروز GVHD کمک کنند.
علائم و تشخیص GVHD
علائم GVHD حاد و مزمن
علائم GVHD حاد
بیماری پیوند علیه میزبان (GVHD) حاد معمولاً ظرف چند هفته تا چند ماه پس از پیوند اتفاق میافتد و میتواند شامل علائم زیر باشد:
- پوست: قرمزی، بثورات، خارش، و در موارد شدید، تاول و درد پوستی. این میتواند شبیه به آفتابسوختگی باشد و اغلب در نواحی مانند کف دستها، کف پاها، گردن و صورت بیشتر است.
- دستگاه گوارش: تهوع، استفراغ، درد شکمی، و اسهال شدید. در موارد شدید، این میتواند منجر به خونریزی و عفونت شود.
- کبد: افزایش سطح بیلیروبین و دیگر آنزیمهای کبدی که میتواند منجر به زردی پوست و چشمها شود.
علائم GVHD مزمن
GVHD مزمن میتواند بلافاصله پس از GVHD حاد یا ماهها تا سالها پس از پیوند رخ دهد و اغلب با علائم و عوارض طولانیمدت تر مشخص میشود:
- پوست: خشکی، خارش، تغییر رنگ، سفتی یا فیبروز پوست، و تاولهایی که ممکن است به زخمهای باز تبدیل شوند.
- عضلات و استخوانها: درد، سفتی، محدودیت حرکتی، و گاهی اوقات آتروفی عضلانی.
- دستگاه گوارش: مشکلات بلع، سوزش سر دل، کاهش اشتها، وزن کم کردن، و اسهال مزمن.
- کبد: کبد مزمن و تدریجی از کار افتادن کبد که میتواند منجر به سیروز شود.
- چشمها: خشکی، سوزش، حساسیت به نور، و تاری دید.
- دیگر علائم: اختلالات ایمنی، کاهش تولید اسپرم و اختلالات هورمونی.
تشخیص و درمان زودهنگام GVHD برای جلوگیری از آسیبهای جدی و بهبود کیفیت زندگی بیماران حیاتی است. درمانها میتوانند شامل داروهای سرکوبکننده ایمنی، کورتیکواستروئیدها، و دیگر رویکردهای پشتیبانی باشند تا به کنترل علائم و جلوگیری از پیشرفت بیماری کمک کنند.
روشهای تشخیصی GVHD
تشخیص بیماری پیوند علیه میزبان (GVHD) معمولاً با ترکیبی از ارزیابی بالینی، آزمایشهای آزمایشگاهی، و گاهی اوقات تصویربرداری و بیوپسی انجام میشود. در ادامه به برخی از روشهای تشخیصی اشاره میکنیم:
ارزیابی بالینی
- سابقه پزشکی: بررسی سابقه پزشکی و سابقه پیوند.
- معاینه فیزیکی: جستجو برای وجود بثورات پوستی، تورم، تغییر رنگ پوست، و بررسی علائم دستگاه گوارش و کبد.
آزمایشهای آزمایشگاهی
- تستهای خون: آزمایشاتی برای بررسی عملکرد کبد (مانند سطوح بیلیروبین و آنزیمهای کبدی) و سایر شاخصهای التهابی.
- آزمایشات ایمنی: بررسی سطح و فعالیت سلولهای ایمنی، به خصوص سلولهای T.
تصویربرداری
- تصویربرداری پزشکی: MRI، CT اسکن، و اولتراسوند میتوانند برای بررسی وضعیت اندامهای داخلی و تشخیص عوارض احتمالی GVHD استفاده شوند.
بیوپسی
- بیوپسی پوستی: برداشتن نمونه کوچکی از پوست برای بررسی تغییرات سلولی مرتبط با GVHD.
- بیوپسی کبدی: برداشتن نمونه کوچکی از کبد اگر علائمی از مشکلات کبدی وجود داشته باشد.
- بیوپسی رودهای: در صورت وجود علائم گوارشی شدید، ممکن است بیوپسی از دستگاه گوارش انجام شود.
سایر آزمونها
- آندوسکوپی: برای بررسی دستگاه گوارش و گرفتن نمونههای بیوپسی.
- پاتولوژی: مطالعه نمونههای بیوپسی تحت میکروسکوپ برای یافتن نشانههایی از آسیب ناشی از GVHD.
تشخیص GVHD میتواند چالشبرانگیز باشد زیرا علائم آن گاهی اوقات با علائم دیگر بیماریها یا عوارض پیوند مشترک است. از این رو، تفسیر دقیق یافتههای بالینی و آزمایشگاهی توسط یک تیم پزشکی مجرب در مدیریت بیماران پیوندی حیاتی است.
پیشگیری از GVHD
استراتژیهای پیشگیری از GVHD
پیشگیری از بیماری پیوند علیه میزبان (GVHD) یک جزء کلیدی در مدیریت بیمارانی است که پیوند سلولهای بنیادی دریافت میکنند. استراتژیهای پیشگیرانه شامل موارد زیر است:
- انتخاب دقیق دهنده:
- استفاده از آزمایشهای سازگاری نسجی پیشرفته برای انتخاب دهندهای با بالاترین سطح سازگاری HLA با گیرنده.
- اولویت دادن به دهندههای خویشاوندی که سازگاری بهتری دارند.
- پیشتیمار (کاندیشنینگ):
- بهینهسازی پروتکلهای کاندیشنینگ به منظور کاهش آسیب به بافتهای گیرنده و کمک به جلوگیری از فعالسازی سیستم ایمنی دهنده.
- استفاده از پیشتیمار کمتر سمیت دار برای کاهش خطر GVHD.
- تصفیهی سلولهای T:
- حذف یا کاهش تعداد سلولهای T از نمونه پیوندی قبل از انتقال به گیرنده (تصفیهی سلولهای T) برای کاهش احتمال واکنشهای ایمنی.
- داروهای پیشگیری از GVHD:
- استفاده از داروهای سرکوبکنندهی ایمنی مانند سیکلوسپورین، تاکرولیموس، مایکوفنولات موفتیل و متوترکسات برای کمک به جلوگیری از فعالسازی سلولهای T و پیشگیری از GVHD.
- برخی مطالعات استفاده از سلولهای تنظیمکنندهی ایمنی (Tregs) را برای ایجاد تحمل ایمنی و کاهش خطر GVHD بررسی کردهاند.
- مراقبتهای پشتیبانی و عمومی:
- ایجاد محیط استریل برای کاهش خطر عفونتها و فعالسازی بیش از حد سیستم ایمنی.
- مراقبتهای پوستی مناسب برای پیشگیری از عفونتها و آسیبهای پوستی.
- غربالگری و مدیریت عفونتها:
- تشخیص و درمان سریع عفونتها، که میتوانند به عنوان محرکهایی برای GVHD عمل کنند.
- نظارت دقیق:
- نظارت منظم و ارزیابیهای دورهای برای شناسایی و درمان اولیه علائم GVHD.
- تحقیق و توسعه:
- بهرهگیری از تحقیقات جاری برای کشف و توسعه استراتژیهای نوین در پیشگیری و درمان GVHD، مانند استفاده از مهارکنندههای مسیرهای سیگنالینگ مولکولی مرتبط با التهاب.
این استراتژیها به صورت مجموعه، با هدف کاهش میزان و شدت GVHD در بیماران پیوند سلولهای بنیادی اعمال میشوند. هر برنامهی پیشگیرانه باید به صورت فردی برای هر بیمار تنظیم شود تا بهترین نتیجه را به دنبال داشته باشد.
مدیریت و درمان بیماران مبتلا به GVHD
مدیریت و درمان بیماری پیوند علیه میزبان (GVHD) به شدت و نوع آن (حاد یا مزمن) بستگی دارد. در ادامه، روشهای مختلفی که برای مدیریت و درمان این بیماری به کار برده میشوند، آورده شدهاند:
مدیریت و درمان GVHD حاد
- کورتیکواستروئیدها:
- اولین خط درمان معمولاً استفاده از کورتیکواستروئیدها است که به عنوان عامل ضدالتهابی عمل میکنند.
- سرکوبگرهای ایمنی:
- داروهایی مانند سیکلوسپورین، تاکرولیموس و مایکوفنولات موفتیل برای کاهش فعالیت سیستم ایمنی به کار میروند.
- داروهای تجربی و بیولوژیک:
- استفاده از داروهای آزمایشی مانند مهارکنندههای تیموسین بتا-4، اتانرسپت (مهارکننده TNF-α)، و اینترلوکینهای مهارکننده.
- مدیریت عوارض:
- درمان عفونتها، مدیریت تغذیه و تأمین مایعات، و کنترل درد.
مدیریت و درمان GVHD مزمن
- کورتیکواستروئیدها:
- استفاده درازمدت از کورتیکواستروئیدها، گرچه ممکن است با عوارض جانبی همراه باشد.
- سرکوبگرهای ایمنی:
- ادامه داروهای سرکوبگر ایمنی به مدت طولانیتر.
- داروهای مهارکننده کالسینورین:
- استفاده از سیکلوسپورین و تاکرولیموس به منظور کنترل واکنشهای ایمنی.
- عوامل بیولوژیکی و مهارکنندههای سیتوکین:
- استفاده از داروهایی مانند ریتوکسیماب، اتانرسپت، و اینترلوکینهای مهارکننده.
- فیزیوتراپی و توانبخشی:
- برای مدیریت فیبروز پوستی و محدودیتهای حرکتی.
- مداخلات جراحی:
- در موارد شدید ممکن است اقدامات جراحی برای بهبود عملکرد اندامهای آسیب دیده یا ترمیم پوست مورد نیاز باشد.
- رویکردهای پشتیبانی:
- مشاوره، مدیریت درد، و حمایتهای روانی-اجتماعی.
- رویکردهای تجربی و مطالعات کلینیکی:
- برخی بیماران ممکن است به درمانهای جدیدی که هنوز تحت مطالعه هستند، پاسخ دهند.
- تنظیم سبک زندگی:
- تغییراتی در سبک زندگی مانند رژیم غذایی سالم، پرهیز از مواد محرک، و محافظت از پوست در برابر آفتاب.
درمان GVHD میتواند پیچیده باشد و نیاز به همکاری نزدیک بین متخصصان مختلف پزشکی دارد. پیروی از دستورالعملهای بالینی مبتنی بر شواهد و تنظیم برنامه درمانی متناسب با نیازهای فردی هر بیمار از اهمیت بالایی برخوردار است.
عوارض بیماری GVHD
بیماری پیوند علیه میزبان (GVHD) میتواند مجموعهای از عوارض حاد و مزمن را به همراه داشته باشد که میتوانند بر کیفیت زندگی بیماران تأثیر منفی بگذارند و حتی میتوانند کشنده باشند. در اینجا برخی از عوارض شایع GVHD را بررسی میکنیم:
عوارض حاد GVHD
- پوست:
- بثورات شدید و دردناک
- تاولها و زخمهای پوستی
- خطر بالای عفونتهای باکتریایی و قارچی به دلیل آسیب پوست
- دستگاه گوارش:
- اسهال شدید و مداوم که میتواند منجر به کم آبی بدن و اختلال الکترولیتی شود
- درد معده و خونریزی داخلی
- سوء تغذیه به دلیل جذب ناکافی مواد غذایی
- کبد:
- افزایش سطح آنزیمهای کبدی و خطر نارسایی کبدی
- زردی پوست و چشمها به دلیل بیلیروبین بالا
- سیستم ایمنی:
- ضعیف شدن سیستم ایمنی و خطر افزایش عفونتها
عوارض مزمن GVHD
- پوست:
- فیبروز و سفتی پوست که میتواند محدودیت حرکتی ایجاد کند
- خشکی پوست و خارش مزمن
- ماهیچهها و استخوانها:
- آتروفی عضلانی و ضعف
- درد مفصلی و سفتی
- دستگاه گوارش:
- مشکلات بلع و تنگی مری
- اسهال مزمن و سوء جذب
- کبد:
- نارسایی کبدی تدریجی و خطر سیروز کبدی
- چشمها:
- خشکی چشمها، که میتواند منجر به آسیبهای مزمن شود
- سیستم ایمنی:
- اختلالات ایمنی مزمن و خطر مداوم عفونتها
- عوارض ناشی از درمان:
- عوارض جانبی ناشی از استفاده طولانیمدت از داروهای سرکوب کننده ایمنی مانند افزایش خطر سرطان، مشکلات کلیوی و فشار خون بالا
- روحی و روانی:
- افسردگی، اضطراب، و مشکلات روحی-روانی به دلیل محدودیتهای طولانیمدت و تغییرات در کیفیت زندگی
مدیریت این عوارض معمولاً نیازمند یک تیم مراقبت چندتخصصی شامل متخصصان پیوند، متخصصان درمانی، متخصصان تغذیه، و مشاوران روانی است تا به بیماران کمک کنند تا با چالشهای ناشی از این بیماری مزمن کنار بیایند.