لختگی درون رگی (Disseminated Intravascular Coagulation یا DIC) یک وضعیت پزشکی بسیار جدی و اغلب کشنده است که در آن پروسه لخته شدن خون در سراسر بدن به طور غیرعادی و ناخواسته فعال میشود. این اختلال میتواند به سرعت پیشرفت کند و نیاز به درمان فوری دارد. DIC با فعال شدن سیستمی لختهسازی خون مشخص میشود، منجر به تشکیل و رسوب فیبرین و تشکیل لختههای خونی در رگهای کوچک میشود که میتواند به نارسایی چند عضوی منجر شود. مصرف بیش از حد فاکتورهای لختهساز و پلاکتها میتواند باعث خونریزیهای خطرناک شود. بهعلاوه، اختلال در سیستم فیبرینولیتیک میتواند به تشکیل لختههای بیشتر کمک کند، اما گاهی اوقات، فیبرینولیز شدید میتواند به خونریزی شدید منجر شود.
DIC معمولاً به عنوان عارضهای برای بیماریهای دیگر مشاهده میشود و در حدود 1% بیماران بستری در بیمارستانها دیده میشود. این حالت غالباً ناشی از عفونتهای شدید، ضربههای سر، بیماریهای پانکراس، سرطانها، واکنشهای شدید به ترانسفوزیون خون، عوارض زایمان، و واکنشهای شدید به مواد سمی است. علائم DIC اغلب شامل نشانههای بیماری زمینهای و همچنین علائم لخته شدن خون، انسداد رگها، نارسایی عضو یا خونریزی میشوند.
DIC چیست؟ | به زبان ساده
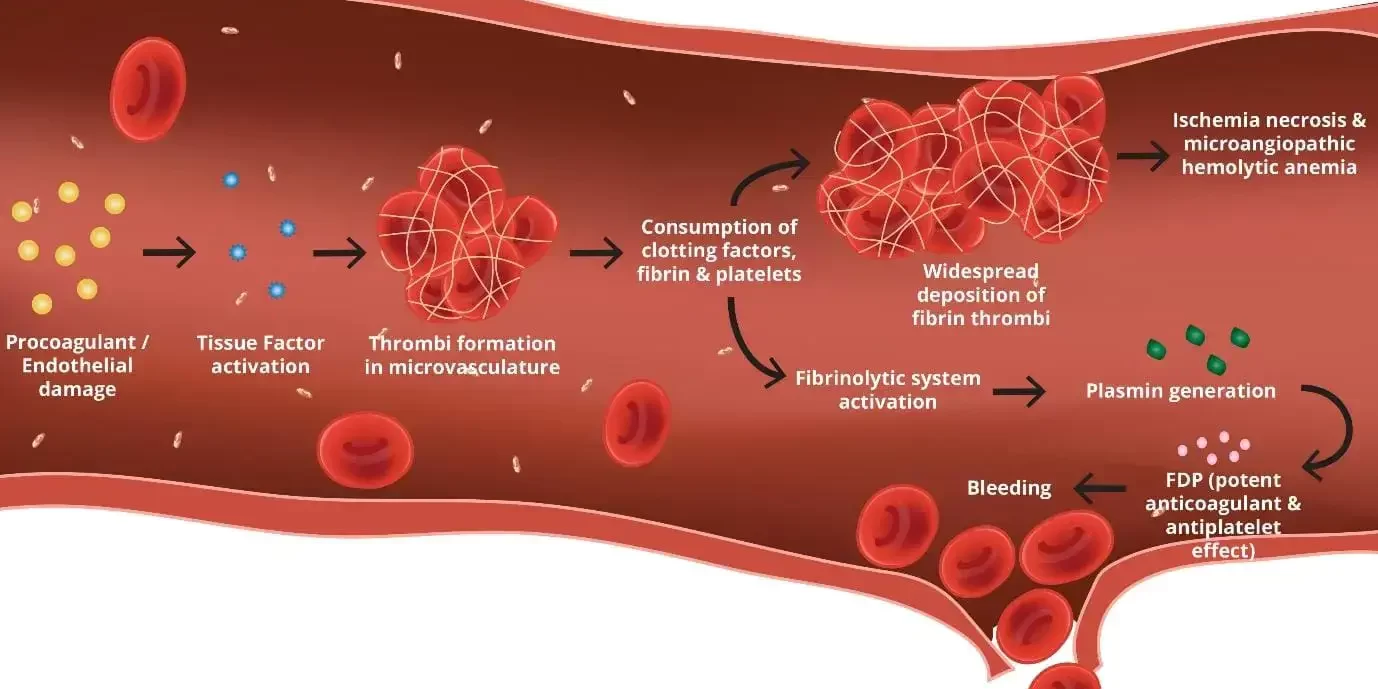
در DIC، فرایند لختهسازی خون در سراسر بدن و به طور گسترده فعال میشود. در حالت عادی، لختهسازی خون یک مکانیسم دفاعی است که از بدن در برابر خونریزیهای شدید محافظت میکند. اما در DIC، این فرایند به طور بیرویه و در سراسر بدن فعال میشود، که نه تنها غیرطبیعی است بلکه میتواند خطرناک باشد.
فیبرین یک پروتئین است که نقش کلیدی در فرایند لختهسازی خون دارد. در DIC، فعالیت بیش از حد فاکتورهای لختهسازی منجر به تولید و تجمع فیبرین در داخل رگهای خونی میشود. این فیبرین به صورت رشتههایی است که میتواند به تشکیل لختهها کمک کند. تجمع فیبرین در رگها منجر به تشکیل لختههای خونی میشود. این لختهها میتوانند رگهای کوچک را مسدود کنند، که جریان خون طبیعی به اندامها و بافتها را مختل میکند. مسدود شدن جریان خون در رگهای کوچک میتواند منجر به کاهش یا قطع خونرسانی به اندامهای حیاتی مانند کلیهها، مغز و قلب شود. این وضعیت میتواند به سرعت به آسیب دیدگی شدید اندامها و نارسایی چند عضوی منجر شود، که یک وضعیت بسیار جدی و اغلب کشنده است.
ممکن است به نظر برسد که فرایند لختهسازی باید منجر به خونریزی کمتر، نه بیشتر، شود. با این حال، در زمینهی لختگی درون رگی (DIC)، وضعیت به شکل پیچیدهای متفاوت است. در DIC، بدن به طور غیرطبیعی و بیش از حد فعالیت لختهسازی خون را آغاز میکند. این به معنای تولید زیاد فاکتورهای لختهساز و مصرف گستردهی پلاکتها است. به دلیل فعالیت بیش از حد، لختههای خونی در رگهای کوچک سراسر بدن تشکیل میشوند. این لختهها میتوانند جریان خون به اندامهای مختلف را محدود یا مسدود کنند. به دلیل مصرف بیرویهی این مولفهها در فرایند لختهسازی بیش از حد، منابع فاکتورهای لختهساز و پلاکتها در بدن به شدت کاهش مییابند. وقتی سطح پلاکتها و فاکتورهای لختهساز به طور قابل توجهی پایین بیاید، بدن دیگر قادر به ترمیم خونریزیهای طبیعی (مانند جراحات کوچک) نیست. نتیجهی کاهش شدید پلاکتها و فاکتورهای لختهساز این است که حتی یک جراحت کوچک یا طبیعی میتواند منجر به خونریزیهای شدید و کنترلنشده شود. بنابراین، در حالی که بخشی از بدن در حال تجربه لختهسازی است، بخشهای دیگر ممکن است به خونریزیهای شدید دچار شوند. در مدیریت DIC، پزشکان گاهی با چالشهایی مواجه میشوند که نیاز به تعادل دقیق بین جلوگیری از خونریزی و تشدید لختهسازی دارد. این وضعیت میتواند بسیار پیچیده باشد، زیرا تجویز فاکتورهای لختهساز به بیمارانی که دچار خونریزی غیر قابل کنترل هستند، میتواند به لختهسازی بیشتر کمک کند و در نتیجه ممکن است وضعیت بیمار را بدتر کند.
چه چیزی باعث DIC میشود؟
علل اصلی بروز لختگی درون رگی (Disseminated Intravascular Coagulation یا DIC) متنوع هستند و اغلب شامل بیماریها یا شرایطی میشوند که باعث فعالسازی شدید سیستم ایمنی و انعقاد خون میشود. در اینجا برخی از عوامل اصلی که میتوانند منجر به DIC شوند آورده شده است:
- عفونتهای شدید و سپسیس (Sepsis): عفونتهای شدید، به ویژه زمانی که به سپسیس تبدیل میشوند، یکی از شایعترین دلایل DIC هستند. سپسیس باعث تحریک پاسخ ایمنی و انعقادی بدن میشود که میتواند به فعالسازی گسترده سیستم انعقاد خون منجر شود.
- تروما و آسیبهای شدید: آسیبهای فیزیکی شدید، مانند تصادفات یا جراحات ناشی از سقوط، میتوانند باعث فعالسازی فرایند انعقاد خون شوند و به DIC منجر گردند.
- سرطان: برخی از انواع سرطانها، به ویژه آنهایی که تأثیر مستقیم بر روی مولفههای خون دارند مانند سرطانهای خون و سرطانهای پیشرفته، میتوانند خطر DIC را افزایش دهند.
- واکنشهای شدید به ترانسفوزیون خون: در موارد نادر، واکنشهای شدید به ترانسفوزیون خون میتواند منجر به فعالسازی سیستم انعقاد خون شود.
- عوارض زایمانی: مانند امبولی مایع آمنیوتیک، جدا شدن زودرس جفت (Abruptio Placentae)، سندرم HELLP (Hemolysis, Elevated Liver enzymes, Low Platelet count)، و اکلامپسی.
- سایر بیماریها و شرایط پزشکی: مانند شکست شدید کبدی، اختلالات خود ایمنی و برخی سندرمهای خاص مانند سندرم کساباخ-مریت.
این عوامل میتوانند باعث تحریک بیش از حد سیستم انعقادی شوند، که به تشکیل لختههای خونی در رگها منجر میشود و در نهایت میتواند به DIC بیانجامد.
نقش ژنتیک در DIC
در حال حاضر، شواهد مستقیم و قوی برای نقش ژنتیک در بروز لختگی درون رگی (Disseminated Intravascular Coagulation یا DIC) وجود ندارد. DIC به طور کلی به عنوان یک پاسخ پاتولوژیک به شرایط خاص پزشکی یا بیماریهایی که بر روی سیستم انعقادی تأثیر میگذارند، تعریف میشود، نه به عنوان یک بیماری ژنتیکی.
با این حال، برخی از عوامل ژنتیکی میتوانند در میزان آسیبپذیری فرد نسبت به برخی شرایط پزشکی که ممکن است به DIC منجر شوند، نقش داشته باشند. برای مثال، افرادی که دارای تغییرات ژنتیکی هستند که بر سیستم انعقادی خون تأثیر میگذارند، ممکن است به عوامل خطر برای بروز اختلالات انعقادی حساستر باشند. این میتواند شامل افرادی باشد که ناقل ژنهایی هستند که مرتبط با اختلالات انعقادی مانند فاکتور V Leiden یا دفیسینسی پروتئین C هستند.
علاوه بر این، برخی شرایط ژنتیکی که بر سیستم ایمنی یا پاسخهای التهابی تأثیر میگذارند، ممکن است خطر تحریک فرایندهای منتهی به DIC را افزایش دهند. بنابراین، در حالی که DIC خود به طور مستقیم ناشی از عوامل ژنتیکی نیست، ترکیبی از عوامل ژنتیکی میتواند زمینهساز شرایطی شود که منجر به این اختلال شود.
فرایند بیماری DIC
لختگی درون رگی (Disseminated Intravascular Coagulation یا DIC) یک اختلال پیچیده و بالقوه کشنده است که در آن سیستم انعقاد خون به طور غیرعادی و سیستمیک فعال میشود. این فرایند میتواند به تشکیل لختههای خونی در سراسر بدن منجر شود و در عین حال باعث خونریزی شدید نیز شود. فرایند بیماری DIC به صورت مرحلهای رخ میدهد:
1. آغاز فرایند انعقاد
فرایند DIC معمولاً با یک عامل محرک شروع میشود. این عاملها میتوانند شامل عفونتهای شدید (به ویژه سپسیس)، آسیبهای شدید، سرطانها، واکنشهای شدید به ترانسفوزیون خون، یا عوارض زایمانی باشند. این شرایط باعث میشود که بدن به طور بیش از حد مواد شیمیایی ایجاد کند که فرایند انعقاد خون را فعال میکنند.
2. تشکیل لختههای خونی
فعالسازی گسترده و سیستمیک فاکتورهای انعقادی به تشکیل لختههای ریز در رگهای خونی کوچک منجر میشود. این لختهها میتوانند جریان خون به اندامهای حیاتی مانند کلیهها، ریهها و مغز را مسدود کنند، که منجر به آسیب اندامها و اختلال در عملکرد آنها میشود.
3. مصرف فاکتورهای انعقادی و پلاکتها
با تشکیل لختههای خونی در سراسر بدن، منابع فاکتورهای انعقادی و پلاکتها به سرعت مصرف میشوند. این امر باعث میشود که بدن قادر به تشکیل لختههای خونی جدید برای ترمیم زخمها یا جلوگیری از خونریزی نباشد.
4. خونریزی شدید
کاهش شدید فاکتورهای انعقادی و پلاکتها منجر به خونریزیهای شدید میشود، حتی از زخمهای کوچک یا محلهای تزریق سوزن. این خونریزیها میتوانند در داخل بدن (مانند خونریزیهای داخلی) یا از بیرون بدن (مانند خونریزی از بینی، لثهها، یا زخمها) رخ دهند.
5. تشدید آسیب اندامی
وضعیت بحرانی DIC به طور معمول منجر به آسیب دیدگی جدی یا دائمی اندامها میشود. این آسیبها ممکن است ناشی از کمبود اکسیژن و مواد مغذی به دلیل انسداد عروق باشد یا نتیجه خونریزیهای داخلی.
علائم و نشانههای DIC
علائم DIC بسیار متفاوت هستند و به میزان و موقعیت لختهها و خونریزیها بستگی دارد. برخی از علائم شایع عبارتند از:
- خونریزی غیرطبیعی از زخمها یا سوراخهای سوزن (Bleeding)
- کبودیهای غیرعادی (Bruising)
- خونریزی از لثهها یا بینی (Bleeding from gums or nose)
- مشکلات تنفسی (Respiratory issues)
- درد شکم و علائم شوک (Abdominal pain and signs of shock)
تشخیص DIC
تشخیص DIC شامل آزمایشهای خونی است که به ارزیابی فعالیت لخته شدن و میزان پلاکتها کمک میکند. آزمایشهای خاصی مانند زمان پروترومبین (Prothrombin time)، زمان ترومبوپلاستین جزئی (Partial thromboplastin time)، و سطح فیبرینوژن (Fibrinogen level) انجام میشود.
درمان
درمان لختگی درون رگی (Disseminated Intravascular Coagulation یا DIC) بستگی به شدت و مرحله بیماری، علت زمینهای که منجر به آن شده، و علائم بیمار دارد. هدف اصلی درمان، مدیریت بیماری زمینهای است که باعث DIC شده و در عین حال، کنترل علائم و عوارض ناشی از آن است. در اینجا اصول کلیدی درمان DIC آورده شدهاند:
1. درمان بیماری زمینهای
اولین و مهمترین قدم در درمان DIC، شناسایی و درمان بیماری یا شرایطی است که منجر به این اختلال شده است. به عنوان مثال:
- در صورت وجود عفونت: استفاده از آنتیبیوتیکهای مناسب.
- در موارد ناشی از سرطان: درمانهای ضد سرطان مانند شیمیدرمانی یا پرتودرمانی.
- در صورت وجود تروما یا جراحات: مداخلات جراحی یا دیگر روشهای درمانی برای کنترل آسیب.
2. مدیریت خونریزی و لختهسازی
- تجویز پلاکتها یا فاکتورهای انعقادی: در صورتی که بیمار دچار خونریزی شدید باشد، ممکن است نیاز به تجویز پلاکتها یا فراوردههای خونی مانند فاکتورهای انعقادی باشد.
- داروهای ضدانعقاد: در برخی موارد، استفاده از داروهای ضدانعقاد مانند هپارین برای جلوگیری از تشکیل لختههای خطرناک مورد نیاز است. این داروها باید با احتیاط فراوان و تحت نظارت دقیق پزشکی استفاده شوند تا از تشدید خونریزی جلوگیری شود.
3. پشتیبانی و مراقبتهای حمایتی
- تزریق مایعات و الکترولیتها: برای حفظ تعادل مایعات بدن و پیشگیری از شوک.
- مراقبتهای ویژه پزشکی: در صورت شدید بودن بیماری، نیاز به مراقبتهای ویژه مانند استفاده از دستگاههای کمک تنفسی یا دیگر تجهیزات پزشکی پیشرفته است.
4. نظارت دقیق
- آزمایشهای مکرر خون: برای ارزیابی وضعیت انعقادی بیمار و اطمینان از کارآمدی درمانهای انجام شده.
درمان DIC چالشبرانگیز است و نیاز به تیمی از متخصصان پزشکی دارد که میتوانند به سرعت به تغییرات وضعیت بیمار پاسخ دهند. همکاری بین تیمهای مختلف تخصصی، از جمله متخصصان خون، متخصصان عفونی، و مراقبتهای ویژه، برای مدیریت موفقیتآمیز این بیماران ضروری است.