با شیوع مجدد ام پاکس در آفریقا و هشدار سازمان بهداشت جهانی، بار دیگر توجهات به ام پاکس یا آبله میمون زیاد شده است. بازهم نگرانی از بابت اینکه این بیاری در جهان شایع شده و یا مثل کرونا جهش یافته و به مشکل تمامی مردم تبدیل شود به وجود آمده. مطمئنا تجربیات قبلی باعث شده که این بار جهان قبل از اینکه با ویروس قافلگیر شود دست به اقدامات پیشگیرانه بزند. در هر صورت در این مقاله در مورد این ویروس صحبت میکنیم و سعی میکنیم تمام نگرانی های شما را پاسخ داده باشیم. اگر سوالی در این مورد برای شما وجود داشت سوالات خود را در انتهای این متن میتوانید از کارشناسان ما بپرسید و پاسخ خود را دریافت کنید.
فهرست مطالب این نوشته :
راههای انتقال امپاکس چیست و چگونه میتوان از انتقال آن جلوگیری کرد؟
آیا فرد مبتلا به امپاکس باید قرنطینه شود؟
امپاکس چیست؟
امپاکس (mpox)، که پیشتر با نام آبله میمون شناخته میشد، یک بیماری نادر ویروسی است که توسط ویروس mpox ایجاد میشود. این ویروس به همان خانواده ویروسهایی تعلق دارد که آبله را ایجاد میکنند، اما علائم آن بهطور معمول خفیفتر از آبله است.
ویروس امپاکس اولین بار در سال 1958 توسط دانشمندان در حالی شناسایی شد که چندین شیوع بیماری شبیه به آبله در میمونها رخ داد. این بیماری تا مدتها محدود به مناطق جنگلهای استوایی آفریقای مرکزی و غربی بود، جایی که موارد انسانی اغلب در نزدیکی مناطقی که حیوانات حامل ویروس زندگی میکنند، شناسایی میشد.
در ماه مه 2022، موارد شیوع امپاکس در کشورهایی خارج از آفریقا گزارش شد؛ کشورهایی که پیشتر هیچ گزارشی از انتقال امپاکس نداشتند. این شیوعها نشان داد که ویروس قادر به انتقال از انسان به انسان است و میتواند به سرعت در مناطق مختلف جهان گسترش یابد.
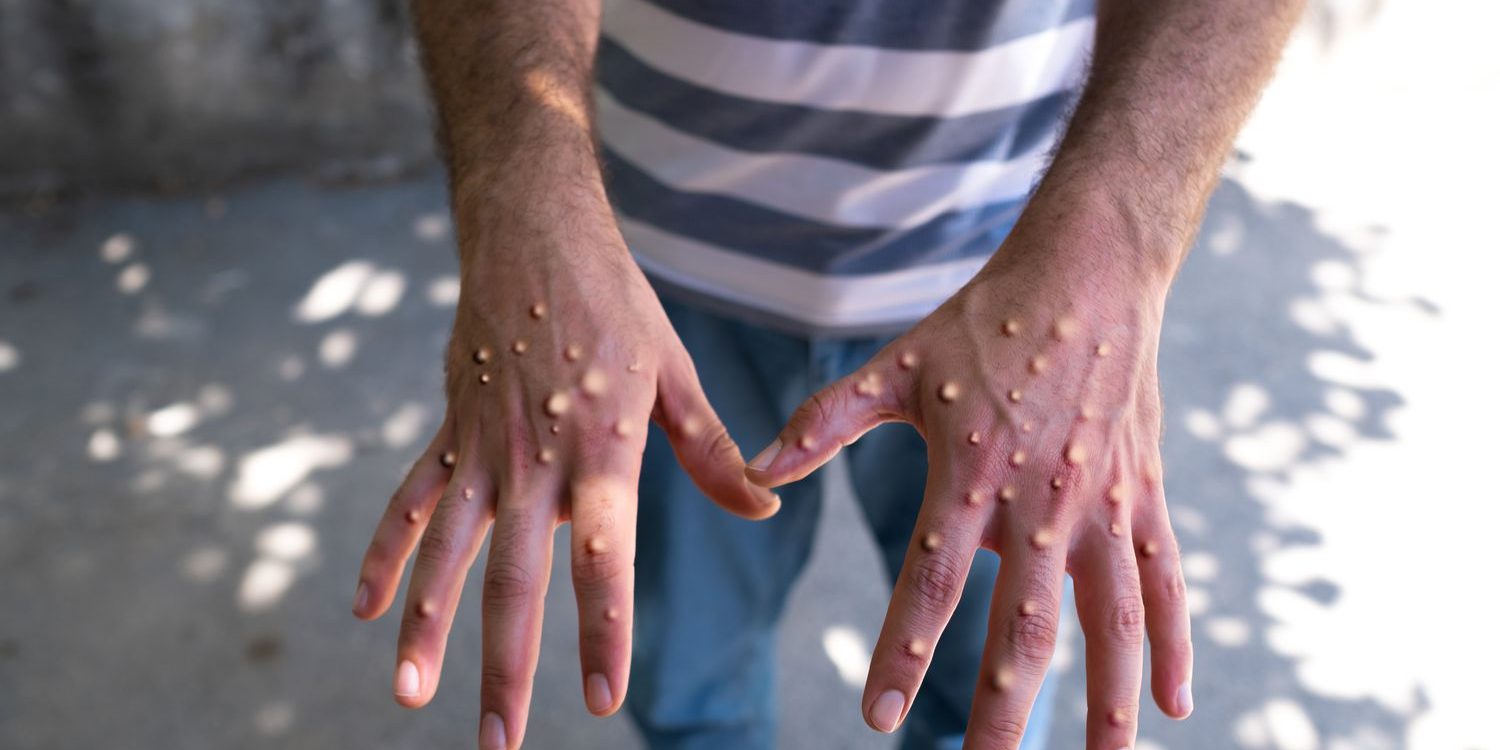
ویروس امپاکس یک زئونوز است، یعنی از حیوانات به انسان منتقل میشود. حیواناتی که ممکن است حامل ویروس باشند شامل سنجابها، موشهای پاچین گامبیایی، دورموسها، و گونههای مختلف میمونها هستند. این بیماری میتواند از طریق تماس با مایعات بدن، ضایعات پوستی، یا سطوح آلوده از انسان به انسان نیز منتقل شود. امپاکس علائمی شبیه به آبله ایجاد میکند، از جمله تب، سردرد، دردهای عضلانی، و بثورات پوستی که به مرور زمان به زخمهای پر از مایع و سپس پوسته تبدیل میشوند. با این حال، شدت بیماری معمولاً کمتر از آبله است و اکثر افراد مبتلا به امپاکس در عرض 2 تا 4 هفته بهبود مییابند.
ویروس امپاکس: ساختار، طبقهبندی و ویژگیهای ویروسی
طبقهبندی ویروس امپاکس:
ویروس امپاکس (Monkeypox Virus) به خانواده Poxviridae و زیرخانواده Chordopoxvirinae تعلق دارد. این ویروس در جنس Orthopoxvirus قرار دارد، که شامل ویروسهای دیگر مهمی مانند ویروس آبله (Variola Virus)، ویروس واکسینیا (Vaccinia Virus)، و ویروس آبله گاوی (Cowpox Virus) میشود.
ویروس امپاکس به دو کلاد جغرافیایی اصلی تقسیم میشود:
- کلاد I (کلاد کنگو – آفریقای مرکزی): این کلاد معمولاً با علائم شدیدتر و میزان مرگ و میر بالاتر همراه است.
- کلاد II (کلاد غرب آفریقا): این کلاد علائم خفیفتری دارد و میزان مرگ و میر آن پایینتر است.
ساختار ویروس امپاکس:
ویروس امپاکس یک ویروس DNA دو رشتهای با پوشش است که در سیتوپلاسم سلولهای میزبان تکثیر میشود. ساختار ویروس شامل موارد زیر است:
- کپسید ویروسی: ویروس امپاکس دارای کپسید پیچیده و بزرگ است که ژنوم ویروسی را محافظت میکند. این کپسید از یک ساختار پروتئینی پیچیده تشکیل شده است که به شکل آجری یا تخم مرغی دیده میشود.
- ژنوم: ژنوم ویروس امپاکس شامل یک مولکول DNA دو رشتهای خطی است که حدود 190,000 جفت باز دارد. این ژنوم بزرگتر از بسیاری از ویروسهای دیگر است و به ویروس امکان میدهد تا تعداد زیادی از پروتئینهای خود را برای تکثیر و فرار از سیستم ایمنی تولید کند.
- پوشش لیپیدی: ویروس دارای یک پوشش لیپیدی خارجی است که از سلول میزبان به دست میآید. این پوشش حاوی پروتئینهای ویروسی است که نقش مهمی در اتصال ویروس به سلولهای هدف و ورود به آنها ایفا میکنند.
- آنزیمهای ویروسی: ویروس امپاکس تعدادی آنزیم اختصاصی را درون خود حمل میکند که برای آغاز فرآیند تکثیر ویروسی در سیتوپلاسم سلول میزبان ضروری هستند. این آنزیمها شامل RNA پلیمراز، آنزیمهای دخیل در بیوسنتز DNA، و عوامل تنظیمکننده ژنتیکی هستند.
ویژگیهای بیولوژیکی ویروس امپاکس:
ویروس امپاکس دارای ویژگیهای بیولوژیکی خاصی است که آن را از دیگر ویروسهای انسانی متمایز میکند:
- تکثیر در سیتوپلاسم: برخلاف بسیاری از ویروسهای DNA که در هسته سلول تکثیر میشوند، ویروسهای اورتوپاکس، از جمله امپاکس، در سیتوپلاسم تکثیر میشوند. این ویژگی به ویروس اجازه میدهد که از برخی مکانیسمهای دفاعی سلول میزبان فرار کند.
- پایداری محیطی: ویروس امپاکس به دلیل ساختار مقاوم خود، میتواند برای مدت طولانی در محیط بیرونی زنده بماند و این امر انتقال از طریق سطوح آلوده را تسهیل میکند.
- میزبانهای طبیعی: ویروس امپاکس به طور طبیعی در برخی گونههای حیوانات وحشی، بهویژه جوندگان و نخستیها، یافت میشود. این ویروس از طریق تماس با حیوانات آلوده یا مواد دفعی آنها به انسان منتقل میشود.
- تنوع ژنتیکی: دو کلاد اصلی ویروس امپاکس نشاندهنده تنوع ژنتیکی قابل توجهی است که بر شدت بیماری و میزان کشندگی آن تأثیر میگذارد.
علائم امپاکس چیست؟
امپاکس (mpox) یک بیماری ویروسی است که میتواند طیف گستردهای از علائم را ایجاد کند. علائم این بیماری معمولاً خفیفتر از آبله است، اما همچنان میتواند مشکلات جدی به همراه داشته باشد، به خصوص در افرادی که سیستم ایمنی ضعیفتری دارند.
علائم اولیه (قبل از بروز بثورات)
علائم اولیه امپاکس معمولاً شبیه به علائم آنفولانزا هستند و ممکن است شامل موارد زیر باشد:
- تب: افزایش دمای بدن به همراه احساس سرما.
- سردرد: سردرد شدید و پایدار.
- درد عضلانی و کمری: احساس درد در عضلات و پشت.
- تورم غدد لنفاوی: تورم و درد در غدد لنفاوی، که یکی از علائم کلیدی در تشخیص امپاکس است و آن را از بیماریهایی مانند آبله مرغان متمایز میکند.
- خستگی شدید: احساس خستگی و ضعف عمومی بدن.
این علائم معمولاً 5 تا 21 روز پس از قرار گرفتن در معرض ویروس ظاهر میشوند.
بروز بثورات پوستی
بثورات پوستی که مشخصه اصلی امپاکس هستند، معمولاً 1 تا 5 روز پس از شروع علائم اولیه ظاهر میشوند. این بثورات به تدریج پیشرفت کرده و مراحل مختلفی را طی میکنند:
- لکههای صاف (ماکولها): ابتدا لکههای قرمز صاف بر روی پوست ظاهر میشوند.
- برجستگیها (پاپولها): لکهها به برجستگیهای سفت و دردناک تبدیل میشوند.
- تاولها (وزیکولها): برجستگیها به تاولهای پر از مایع شفاف تبدیل میشوند.
- زخمها (پوسچولها): تاولها پر از چرک میشوند و به زخمهای چرکین تبدیل میشوند.
- پوستهها: در نهایت، زخمها خشک شده و پوسته میبندند و بهبود مییابند.
بثورات ممکن است در هر نقطهای از بدن ظاهر شوند، از جمله صورت، داخل دهان، دستها، پاها، سینه، پشت و ناحیه تناسلی. برخی از افراد ممکن است فقط چند زخم داشته باشند، در حالی که دیگران ممکن است چندین هزار زخم داشته باشند. زخمها ممکن است دردناک باشند، به ویژه اگر در دهان یا ناحیه مقعد ظاهر شوند.
تشخیص امپاکس
تشخیص امپاکس به دلیل شباهت آن با بیماریهای دیگر مانند آبله مرغان، سرخک، عفونتهای پوستی باکتریایی، گال، سیفلیس و واکنشهای آلرژیک دارویی، نیاز به دقت دارد. روش اصلی تشخیص، آزمایش DNA ویروسی از طریق تکنیک PCR (واکنش زنجیرهای پلیمراز) است. برای این منظور، نمونهای از زخمها، مایعات یا پوستهها گرفته میشود و به آزمایشگاه فرستاده میشود.
تستهای تشخیص آنتیژن و آنتیبادی معمولاً مفید نیستند، زیرا نمیتوانند بین ویروسهای اورتوپاکس مختلف تمایز قائل شوند.
راههای انتقال امپاکس چیست و چگونه میتوان از انتقال آن جلوگیری کرد؟
امپاکس (mpox) یک بیماری ویروسی است که میتواند از طریق تماس مستقیم با افراد، حیوانات یا سطوح آلوده منتقل شود. شناخت دقیق راههای انتقال این بیماری به پیشگیری از شیوع آن کمک میکند.
راههای انتقال امپاکس:
- انتقال از انسان به انسان:
- تماس مستقیم با مایعات بدن یا ضایعات پوستی: یکی از اصلیترین روشهای انتقال امپاکس، تماس مستقیم با زخمها، تاولها یا مایعات بدن فرد آلوده است. این تماس میتواند از طریق لمس، بوسیدن، رابطه جنسی یا حتی برخورد نزدیک با فرد آلوده صورت گیرد.
- انتقال از طریق قطرات تنفسی: ویروس امپاکس میتواند از طریق قطرات تنفسی که هنگام سرفه یا عطسه فرد آلوده ایجاد میشوند، منتقل شود. این انتقال معمولاً در مواقعی که تماس نزدیک و طولانیمدت با فرد آلوده وجود دارد، اتفاق میافتد.
- تماس با اشیاء آلوده: اشیاء و مواد آلودهای مانند لباسها، ملافهها، حولهها یا وسایل شخصی فرد آلوده میتوانند ویروس را منتقل کنند.
- انتقال از حیوان به انسان:
- تماس با حیوانات آلوده: امپاکس یک بیماری زئونوز است، به این معنی که از حیوانات به انسان منتقل میشود. در مناطق آفریقای مرکزی و غربی، حیواناتی مانند سنجابها، موشهای پاچین گامبیایی و برخی گونههای میمونها میتوانند ویروس را حمل کنند. انتقال ویروس میتواند از طریق گاز گرفتن، خراش، تماس با خون یا مایعات بدن حیوانات آلوده، یا تماس با بستر و محل زندگی آنها رخ دهد.
- مصرف گوشت آلوده: مصرف گوشت حیوانات آلوده یا آمادهسازی نادرست گوشت نیز میتواند ویروس را به انسان منتقل کند.
- انتقال از مادر به جنین:
- انتقال در دوران بارداری: ویروس امپاکس میتواند از طریق جفت به جنین منتقل شود و باعث عفونت در جنین شود.
چگونه میتوان از انتقال امپاکس جلوگیری کرد؟
- پرهیز از تماس مستقیم با افراد آلوده:
- از تماس نزدیک با افرادی که دارای علائم امپاکس هستند، از جمله ضایعات پوستی یا تب، خودداری کنید.
- در صورت لزوم تماس با فرد آلوده، از دستکش، ماسک و محافظ چشم استفاده کنید.
- بهداشت شخصی:
- شستن مرتب دستها با آب و صابون یا استفاده از محلولهای ضدعفونیکننده دست.
- استفاده از وسایل شخصی مانند حوله، لباس و ظروف بهطور جداگانه و خودداری از اشتراکگذاری آنها با دیگران.
- پیشگیری از انتقال از حیوانات:
- از تماس با حیوانات وحشی یا حیواناتی که ممکن است آلوده باشند، خودداری کنید.
- در صورت سفر به مناطق خطر، از تماس با حیوانات زنده و مصرف گوشت ناپخته یا نیمپز خودداری کنید.
- آمادهسازی گوشت بهطور صحیح:
- مطمئن شوید که گوشت حیوانات بهطور کامل پخته شده است تا هر گونه ویروس از بین برود.
- واکسیناسیون:
- در صورت قرار گرفتن در معرض خطر بالا، میتوان از واکسنهای موجود برای پیشگیری از امپاکس استفاده کرد. واکسنهای آبله ممکن است در پیشگیری از امپاکس مؤثر باشند.
آیا امپاکس کشنده است؟
امپاکس (mpox) یک بیماری ویروسی است که معمولاً علائم خفیفتری نسبت به آبله ایجاد میکند. با این حال، در برخی موارد، این بیماری میتواند به شدت خطرناک و حتی کشنده باشد.
میزان کشندگی امپاکس:
میزان کشندگی امپاکس به عوامل مختلفی از جمله نوع ویروس (کلاد)، سن، وضعیت ایمنی و وضعیت سلامتی فرد مبتلا بستگی دارد. دو کلاد اصلی ویروس امپاکس وجود دارد که در میزان کشندگی متفاوت هستند:
- کلاد I (کلاد کنگو – آفریقای مرکزی):
- این کلاد از ویروس امپاکس معمولاً شدیدتر است و میزان کشندگی بالاتری دارد. در موارد ثبتشده، میزان کشندگی این کلاد میتواند تا 10٪ برسد.
- کودکان و افرادی که سیستم ایمنی ضعیفی دارند، بیشتر در معرض خطر شدیدتر بودن بیماری و مرگ قرار دارند.
- کلاد II (کلاد غرب آفریقا):
- این کلاد کمتر شدید است و میزان کشندگی آن بهطور معمول پایینتر است. بر اساس مطالعات انجامشده، میزان کشندگی این کلاد حدود 1٪ یا کمتر است.
- با این حال، این کلاد نیز میتواند به خصوص در افراد آسیبپذیر، مانند کودکان یا افرادی با نقص سیستم ایمنی، خطرناک باشد.
عوامل موثر بر کشندگی امپاکس:
- سن: کودکان، به ویژه کودکان زیر 5 سال، بیشتر در معرض خطر عوارض شدید و مرگ قرار دارند.
- وضعیت ایمنی: افراد با نقص سیستم ایمنی، مانند بیماران مبتلا به HIV یا افرادی که درمانهای سرکوبکننده سیستم ایمنی دریافت میکنند، بیشتر در معرض خطر شدیدتر بودن بیماری هستند.
- مراقبتهای بهداشتی: دسترسی به مراقبتهای بهداشتی مناسب و درمانهای حمایتی میتواند تاثیر زیادی بر کاهش میزان کشندگی امپاکس داشته باشد.
در حالی که اکثر افراد مبتلا به امپاکس با علائم خفیف روبرو میشوند و در عرض چند هفته بهبود مییابند، این بیماری میتواند در برخی موارد کشنده باشد. اهمیت دسترسی به مراقبتهای بهداشتی مناسب و همچنین آگاهی عمومی در مورد این بیماری، از عوامل کلیدی در کاهش خطر مرگ و میر ناشی از امپاکس است.
راههای درمان امپاکس چیست؟
امپاکس (mpox) یک بیماری ویروسی است که برای آن درمان اختصاصی و تایید شدهای وجود ندارد. درمان این بیماری عمدتاً حمایتی است و هدف از آن کاهش علائم و جلوگیری از عوارض بیشتر است. با این حال، برخی از روشها و داروها میتوانند در مدیریت علائم و کاهش شدت بیماری مفید باشند.
1. درمانهای حمایتی:
- کنترل تب و درد: استفاده از داروهای ضد تب و ضد درد مانند پاراستامول (استامینوفن) یا ایبوپروفن برای کنترل تب و کاهش درد عضلانی و سردرد.
- هیدراسیون: مصرف کافی مایعات برای جلوگیری از کمآبی بدن، به ویژه در مواردی که بیمار دچار تب بالا یا اسهال میشود.
- تغذیه مناسب: تأمین تغذیه مناسب برای کمک به بدن در مقابله با عفونت و تسریع فرآیند بهبود.
- مراقبت از پوست: استفاده از کرمهای مرطوبکننده یا پمادهای محافظتی برای جلوگیری از عفونت ثانویه و تسکین بثورات پوستی و زخمها.
2. درمانهای دارویی:
- آنتیویروسها: در حال حاضر، برخی از داروهای ضدویروسی مانند تکویریمات (Tecovirimat) و بریسیتینیب (Brincidofovir) مورد استفاده قرار میگیرند، که ممکن است در درمان امپاکس موثر باشند. این داروها به خصوص در موارد شدید یا در افراد با نقص سیستم ایمنی استفاده میشوند. با این حال، این داروها هنوز به طور گسترده و در همه کشورها در دسترس نیستند و تحقیقات بیشتری برای ارزیابی اثربخشی آنها در حال انجام است.
- آنتیبیوتیکها: اگر عفونتهای باکتریایی ثانویهای مانند عفونت پوست یا ریهها بروز کند، ممکن است از آنتیبیوتیکها برای درمان این عفونتها استفاده شود.
3. بستری در بیمارستان:
- مراقبتهای ویژه: در موارد شدید، ممکن است بیمار نیاز به بستری شدن در بیمارستان داشته باشد. این شامل مواردی است که بیمار دچار عوارض جدی مانند عفونتهای ثانویه، کمآبی شدید، یا مشکلات تنفسی میشود.
- درمانهای داخل وریدی (IV): در مواردی که بیمار قادر به مصرف مایعات و مواد مغذی به صورت خوراکی نیست، ممکن است نیاز به درمانهای داخل وریدی داشته باشد.
4. پیشگیری از عوارض:
- مراقبت از زخمها: زخمها و بثورات پوستی باید به دقت مورد مراقبت قرار گیرند تا از عفونتهای باکتریایی ثانویه جلوگیری شود.
- جلوگیری از انتقال: بیماران مبتلا به امپاکس باید تا زمان بهبودی کامل و افتادن پوستهها، در خانه قرنطینه شوند و از تماس نزدیک با دیگران خودداری کنند.
5. واکسیناسیون پس از قرار گرفتن در معرض ویروس:
- واکسیناسیون پس از قرار گرفتن در معرض: در صورتی که فردی پس از قرار گرفتن در معرض ویروس mpox واکسینه شود، این واکسیناسیون میتواند به کاهش شدت بیماری و جلوگیری از عوارض جدی کمک کند. واکسنهایی مانند JYNNEOS™ برای این منظور استفاده میشوند.
اگرچه درمان اختصاصی برای امپاکس وجود ندارد، اما استفاده از روشهای درمانی حمایتی و در برخی موارد داروهای ضدویروسی میتواند به مدیریت علائم و کاهش شدت بیماری کمک کند. پیشگیری از عوارض و مراقبتهای مناسب نیز نقش مهمی در بهبود بیماران دارد.
آیا فرد مبتلا به امپاکس باید قرنطینه شود؟
بله، فرد مبتلا به امپاکس (mpox) باید قرنطینه شود تا از انتقال ویروس به دیگران جلوگیری شود. قرنطینه یک اقدام ضروری و مهم است که میتواند به مهار شیوع بیماری کمک کند.
دلایل قرنطینه فرد مبتلا به امپاکس:
- جلوگیری از انتقال ویروس:
- امپاکس یک بیماری ویروسی است که از طریق تماس نزدیک با فرد آلوده، مایعات بدن، بثورات پوستی و سطوح آلوده منتقل میشود. قرنطینه فرد مبتلا میتواند از گسترش ویروس به افراد دیگر جلوگیری کند.
- مدت زمان قرنطینه:
- فرد مبتلا به امپاکس باید تا زمانی که تمام ضایعات پوستی خشک شده و پوستهها به طور کامل افتادهاند، در خانه قرنطینه بماند. این مرحله معمولاً چند هفته طول میکشد. قرنطینه باید ادامه یابد تا زمانی که یک لایه جدید از پوست سالم بر روی زخمها شکل بگیرد.
- اقدامات احتیاطی در طول قرنطینه:
- فرد مبتلا باید از تماس نزدیک با دیگران، به خصوص افراد آسیبپذیر مانند کودکان، افراد مسن و کسانی که سیستم ایمنی ضعیفی دارند، خودداری کند.
- استفاده از ماسک، دستکش و پوشش مناسب در هنگام تماس با دیگران یا هنگام نیاز به ترک قرنطینه برای موارد ضروری، مانند مراجعه به پزشک، توصیه میشود.
- تمام اشیاء شخصی، مانند حوله، لباس و ظروف، باید بهطور جداگانه نگهداری و ضدعفونی شوند. همچنین، سطوحی که فرد مبتلا با آنها در تماس بوده است، باید بهطور مرتب تمیز و ضدعفونی شود.
- اقدامات پیشگیرانه برای اعضای خانواده و همخانهها:
- اعضای خانواده یا همخانههایی که با فرد مبتلا زندگی میکنند، باید بهداشت دستها را رعایت کنند و از تماس نزدیک با فرد مبتلا خودداری کنند.
- در صورت امکان، فرد مبتلا باید از یک اتاق و حمام جداگانه استفاده کند تا تماس با دیگران به حداقل برسد.
قرنطینه فرد مبتلا به امپاکس یک اقدام اساسی برای جلوگیری از گسترش ویروس و حفاظت از سلامت عمومی است. رعایت دقیق اصول قرنطینه و اقدامات بهداشتی میتواند نقش مهمی در مهار شیوع این بیماری ایفا کند.
واکسن امپاکس در ایران
در حال حاضر، امپاکس (mpox) به عنوان یک تهدید بهداشتی در سطح جهانی شناخته شده و بسیاری از کشورها اقدامات لازم را برای پیشگیری و کنترل این بیماری از جمله واکسیناسیون انجام میدهند. در ایران نیز، موضوع واکسن امپاکس با توجه به افزایش موارد ابتلا در سطح جهانی و احتمال شیوع بیماری، مورد توجه قرار گرفته است.
1. دسترسی به واکسن امپاکس در ایران:
- تا به حال، ایران تجربه شیوع گسترده امپاکس را نداشته است، اما با توجه به ارتباطات بینالمللی و سفرهای خارجی، خطر وارد شدن این ویروس به کشور وجود دارد.
- در حال حاضر، ایران اقداماتی را برای پیشبینی و آمادهسازی جهت مقابله با شیوع احتمالی امپاکس در نظر گرفته است. یکی از این اقدامات، بررسی و واردات واکسنهای مرتبط با این بیماری است.
2. واکسنهای موجود برای امپاکس:
- واکسن JYNNEOS™ یکی از واکسنهای تایید شده برای پیشگیری از امپاکس است که در برخی کشورها مورد استفاده قرار میگیرد. این واکسن به صورت دو دوزه تجویز میشود و بر اساس مطالعات انجام شده، میتواند به میزان قابل توجهی از بروز بیماری جلوگیری کند.
- واکسن ACAM2000™ نیز یکی دیگر از واکسنهای مرتبط با امپاکس است که در برخی موارد به عنوان جایگزین استفاده میشود.
3. برنامههای واکسیناسیون در ایران:
- وزارت بهداشت ایران در حال رصد و بررسی وضعیت جهانی امپاکس است و در صورت نیاز، برنامههای واکسیناسیون مرتبط را اعلام خواهد کرد. این برنامهها ممکن است شامل واکسیناسیون گروههای پرخطر، مانند کارکنان بهداشتی، افرادی که به مناطق آلوده سفر میکنند، و افرادی که با بیماران مبتلا به امپاکس در تماس بودهاند، باشد.
- همچنین، در صورت شیوع بیماری در ایران، واکسنها به صورت اضطراری در دسترس قرار خواهند گرفت و برنامههای واکسیناسیون عمومی اجرا خواهد شد.
4. اهمیت آگاهی و پیشگیری:
- علاوه بر واکسیناسیون، آگاهی عمومی و رعایت اصول بهداشتی نقش مهمی در پیشگیری از شیوع امپاکس دارد. اطلاعرسانی به مردم در مورد علائم بیماری، روشهای انتقال، و اهمیت گزارشدهی سریع موارد مشکوک میتواند به کنترل بهتر بیماری کمک کند.
تا کنون موارد زیادی از امپاکس در ایران گزارش نشده است، به همین دلیل برنامه واکسیناسیون علیه این ویروس در دستور کار قرار نگرفته. اما خوشبختانه واکسن این بیماری در دسترس است و در صورت نیاز میتواند در جامعه استفاده شود.
آیا واکسن آبله معمولی از امپاکس جلوگیری میکند؟
بله، واکسن آبله معمولی میتواند تا حدودی از ابتلا به امپاکس (mpox) جلوگیری کند. ویروس امپاکس و ویروس آبله هر دو به خانواده ویروسهای اورتوپاکس (Orthopoxvirus) تعلق دارند، که به این معناست که واکسن آبله معمولی میتواند برخی از ایمنیهای متقاطع را در برابر امپاکس نیز فراهم کند.
1. تأثیر واکسن آبله معمولی بر امپاکس:
- مطالعات نشان دادهاند که واکسن آبله معمولی میتواند تا 85٪ از ابتلا به امپاکس جلوگیری کند. این امر به دلیل شباهت ساختاری بین ویروسهای اورتوپاکس است که واکسن آبله معمولی قادر به تحریک سیستم ایمنی برای مقابله با ویروس امپاکس نیز هست.
- افرادی که در گذشته واکسن آبله زدهاند، احتمالاً همچنان دارای مقداری از ایمنی در برابر امپاکس هستند. این موضوع به ویژه برای افرادی که در دوران کودکی واکسن آبله دریافت کردهاند، صدق میکند.
2. کاهش خطر ابتلا به امپاکس:
- افرادی که واکسن آبله دریافت کردهاند، در مقایسه با افرادی که واکسینه نشدهاند، به میزان کمتری در معرض خطر ابتلا به امپاکس قرار دارند. مطالعات در جمهوری دموکراتیک کنگو نشان داده است که خطر ابتلا به امپاکس در افراد واکسینهنشده تا 9 برابر بیشتر از افراد واکسینهشده است.
3. محدودیتها و چالشها:
- با این حال، باید توجه داشت که برنامه واکسیناسیون آبله در سطح جهانی در دهه 1980 متوقف شد، به این معنا که بسیاری از افراد جوانتر امروزه واکسینه نشدهاند و ایمنی لازم در برابر امپاکس ندارند.
- همچنین، ایمنی ایجاد شده توسط واکسن آبله ممکن است با گذشت زمان کاهش یابد، به ویژه اگر فرد سالها پیش واکسینه شده باشد. بنابراین، افرادی که در معرض خطر بالای ابتلا به امپاکس هستند، ممکن است نیاز به دریافت واکسنهای جدیدتر، مانند JYNNEOS™، داشته باشند.
در حالی که واکسن آبله معمولی میتواند تا حد زیادی از ابتلا به امپاکس جلوگیری کند، اما با توجه به توقف برنامههای واکسیناسیون آبله و کاهش احتمالی ایمنی در طول زمان، واکسیناسیون مجدد یا استفاده از واکسنهای خاص امپاکس برای گروههای پرخطر توصیه میشود.
تاریخچه شیوع امپاکس و تلاشهای پیشگیری
ویروس امپاکس (mpox) برای اولین بار در انسانها در سال 1970 در جمهوری دموکراتیک کنگو شناسایی شد. این کشف در پی رصد موارد مشکوک به آبله در کودکان رخ داد، اما آزمایشها نشان داد که این بیماری متفاوت از آبله است. از آن زمان به بعد، شیوعهای متعددی از امپاکس در مناطق مرکزی و غربی آفریقا رخ داده است، بهویژه در کشورهایی مانند جمهوری دموکراتیک کنگو، نیجریه، و سودان جنوبی.
تاریخچه شیوعهای مهم:
- شیوع اولیه در دهه 1970 و 1980: در دهههای 1970 و 1980، موارد متعددی از امپاکس در آفریقا گزارش شد. این شیوعها عمدتاً در مناطق روستایی و در نزدیکی جنگلهای استوایی رخ دادند، جایی که مردم اغلب با حیوانات وحشی که حامل ویروس بودند، تماس داشتند. در این زمان، بسیاری از کشورهای آفریقایی با چالشهای بزرگی از جمله کمبود منابع بهداشتی و عدم آگاهی عمومی در مورد این بیماری مواجه بودند.
- افزایش شیوع در دهه 2000: در دهه 2000، شیوعهای امپاکس در آفریقا افزایش یافت. در سال 2003، اولین موارد خارج از آفریقا در ایالات متحده گزارش شد که ناشی از تماس با جوندگان وارداتی آلوده بود. این رویداد نشان داد که امپاکس میتواند به سرعت از یک منطقه به منطقه دیگر منتقل شود.
تلاشهای پیشگیری و کنترل:
برنامههای پیشگیری از شیوع امپاکس شامل واکسیناسیون، آموزش عمومی، و بهبود زیرساختهای بهداشتی بوده است. واکسن آبله، به دلیل ایجاد ایمنی متقاطع با ویروس امپاکس، یکی از ابزارهای اصلی در این برنامهها بوده است. مطالعات نشان دادهاند که واکسن آبله میتواند تا 85٪ در برابر امپاکس محافظت ایجاد کند.
موفقیتها و چالشها:
در حالی که برنامههای پیشگیری و کنترل در کاهش شیوعهای محلی موفق بودهاند، چندین چالش همچنان وجود دارد:
- پایان برنامههای واکسیناسیون آبله: با پایان یافتن برنامههای جهانی واکسیناسیون آبله در دهه 1980، جمعیتهای جدیدی به وجود آمدند که در برابر ویروسهای اورتوپاکس، از جمله امپاکس، ایمنی نداشتند. این امر باعث افزایش حساسیت به شیوعهای جدید شد.
- افزایش تماس با حیوانات وحشی: تغییرات زیستمحیطی و کاهش زیستگاههای طبیعی باعث افزایش تماس انسانها با حیوانات وحشی شده و در نتیجه خطر انتقال ویروس امپاکس به انسان افزایش یافته است.
در حالی که برنامههای پیشگیری در کاهش شیوع امپاکس موفقیتهایی داشتهاند، همچنان نیاز به اقدامات پیشگیرانه جامعتر و هماهنگی بینالمللی برای مقابله با این بیماری وجود دارد. با توجه به افزایش موارد شیوع در دهههای اخیر، آگاهی عمومی، ارتقاء زیرساختهای بهداشتی، و استفاده از واکسنهای مناسب، از اهمیت ویژهای برخوردار است.
تفاوت امپاکس با آبله و آبله مرغان
امپاکس، آبله و آبله مرغان سه بیماری ویروسی هستند که علائم مشابهی ایجاد میکنند، اما توسط ویروسهای متفاوتی ایجاد میشوند و از نظر شدت، شیوع و پیامدها با یکدیگر تفاوتهای اساسی دارند.
نوع ویروس ایجاد کننده بیماری:
- امپاکس (mpox): توسط ویروس امپاکس (Monkeypox Virus) ایجاد میشود که به خانواده ویروسهای اورتوپاکس (Orthopoxvirus) تعلق دارد. این خانواده شامل ویروسهایی مانند ویروس آبله و ویروس واکسینیا نیز میشود.
- آبله (Smallpox): توسط ویروس آبله (Variola Virus) ایجاد میشود که همچنین به خانواده اورتوپاکس تعلق دارد. آبله یکی از کشندهترین بیماریهای ویروسی در تاریخ بشر بوده است.
- آبله مرغان (Chickenpox): توسط ویروس واریسلا زوستر (Varicella-Zoster Virus) ایجاد میشود که به خانواده ویروسهای هرپس (Herpesvirus) تعلق دارد. این ویروس همچنین باعث بیماری زونا در بزرگسالی میشود.
شدت بیماری:
- امپاکس: معمولاً علائمی خفیفتر از آبله ایجاد میکند، اما میتواند شدید باشد، بهویژه در کودکان و افراد با نقص ایمنی. میزان کشندگی امپاکس بین 1٪ تا 10٪ بسته به نوع ویروس و وضعیت سلامتی فرد متغیر است.
- آبله: یکی از مرگبارترین بیماریهای ویروسی بود که قبل از ریشهکنی، حدود 30٪ مرگ و میر داشت. آبله علائمی شدید و گسترده ایجاد میکرد و معمولاً زخمهای دائمی و گاهی نابینایی به جا میگذاشت.
- آبله مرغان: علائمی خفیفتر از هر دو بیماری امپاکس و آبله دارد و معمولاً در کودکان بدون عوارض جدی بهبود مییابد. میزان کشندگی آن بسیار پایین است و بیشتر موارد شدید در افراد با نقص ایمنی یا نوزادان دیده میشود.
علائم بالینی:
- امپاکس: علائم اولیه شامل تب، سردرد، درد عضلانی، تورم غدد لنفاوی و خستگی است. بثورات پوستی که به زخمها و پوستهها تبدیل میشوند، یکی از ویژگیهای کلیدی امپاکس است. تورم غدد لنفاوی، یکی از علائم متمایز کننده امپاکس است که در آبله و آبله مرغان مشاهده نمیشود.
- آبله: علائم شامل تب شدید، درد عضلانی، خستگی، و بثورات پوستی شدید است که به زخمهای پر از چرک تبدیل میشوند. این بثورات معمولاً روی صورت، دستها و پاها متمرکز هستند.
- آبله مرغان: علائم شامل تب، خستگی و بثورات پوستی است که به سرعت به تاولهای پر از مایع تبدیل میشوند. این بثورات به صورت پراکنده در سراسر بدن ظاهر میشوند و معمولاً خارشدار هستند.
راههای انتقال:
- امپاکس: از طریق تماس نزدیک با مایعات بدن، ضایعات پوستی، قطرات تنفسی، و سطوح آلوده منتقل میشود. همچنین از حیوانات آلوده به انسان منتقل میشود.
- آبله: عمدتاً از طریق تماس نزدیک با قطرات تنفسی فرد آلوده منتقل میشود. این بیماری به شدت مسری بود و حتی تماس با اشیاء آلوده نیز میتوانست باعث انتقال آن شود.
- آبله مرغان: عمدتاً از طریق تماس با قطرات تنفسی و مایعات تاولهای فرد آلوده منتقل میشود. این بیماری به شدت مسری است و در جمعیتهایی که واکسینه نشدهاند، به سرعت شیوع پیدا میکند.
وضعیت فعلی در جهان:
- امپاکس: هنوز در برخی مناطق آفریقا بومی است و اخیراً در مناطق دیگر جهان نیز شیوع پیدا کرده است.
- آبله: در سال 1980 به طور کامل ریشهکن شد و دیگر به طور طبیعی در هیچ جای جهان وجود ندارد. واکسیناسیون عمومی جهانی نقش کلیدی در ریشهکنی این بیماری داشت.
- آبله مرغان: به دلیل واکسیناسیون گسترده، میزان ابتلا به این بیماری به طور قابل توجهی کاهش یافته است، اما همچنان در سراسر جهان وجود دارد.
در حالی که امپاکس، آبله و آبله مرغان ممکن است علائم مشابهی ایجاد کنند، این سه بیماری از نظر ویروسهای مسبب، شدت بیماری، روشهای انتقال و وضعیت فعلی بسیار متفاوت هستند. آگاهی از این تفاوتها برای درک بهتر هر یک از این بیماریها و اتخاذ روشهای پیشگیری و درمان مناسب ضروری است.
سوالات متداول در مورد ام پاکس
من در کودکی آبله مرغان گرفته ام آیا به ام پاکس مبتلا میشوم ؟
ابتلا به آبله مرغان در کودکی نمیتواند از ابتلا به امپاکس (mpox) جلوگیری کند. آبله مرغان و امپاکس توسط دو ویروس کاملاً متفاوت ایجاد میشوند و ایمنی که در برابر آبله مرغان ایجاد میشود، هیچ تأثیری بر حفاظت در برابر امپاکس ندارد.
چرا به این ویروس آبله میمون گفته میشود؟
ویروس امپاکس اولین بار در سال 1958 در بین میمونهای آزمایشگاهی شناسایی شد که به همین دلیل به آن آبله میمون گفته شد. این ویروس در واقع از جوندگان به میمونها و سپس به انسان منتقل میشود.
آیا واکسن آبله معمولی از امپاکس جلوگیری میکند؟
بله، واکسن آبله معمولی میتواند تا 85٪ در برابر امپاکس محافظت کند، زیرا این دو ویروس به یک خانواده ویروسی تعلق دارند.
علائم اولیه امپاکس چیست؟
علائم اولیه شامل تب، سردرد، درد عضلانی، تورم غدد لنفاوی و خستگی شدید است. بثورات پوستی 1 تا 5 روز پس از این علائم ظاهر میشوند.
آیا در گذشته هم امپاکس سابقه شیوع داشته؟
بله، امپاکس برای اولین بار در انسانها در سال 1970 در جمهوری دموکراتیک کنگو شناسایی شد. از آن زمان، شیوعهای متعددی از این بیماری در مناطق مرکزی و غربی آفریقا رخ داده است.